Cuando vamos a dormir esperamos que sea un periodo para descansar y recuperarnos. Sin embargo, para muchas personas, esto no ocurre. La noche se transforma en una verdadera batalla para descansar y respirar. Es la apnea del sueño, un trastorno común pero a menudo subestimado, que puede alterar la salud en muchas dimensiones y silenciosamente.
¿Qué es la apnea del sueño?
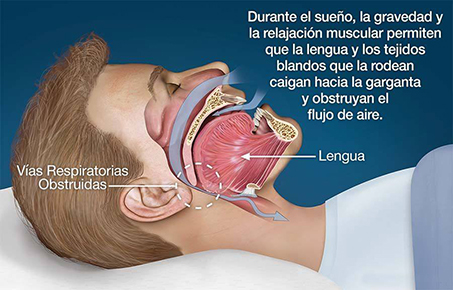
Es uno de los trastornos del sueño, se caracteriza por pausas repetidas de la respiración durante el sueño. Estas interrupciones, que pueden durar entre 10 y 40 segundos, ocurren decenas o incluso cientos de veces por noche. El cerebro, al detectar la falta de oxígeno, despierta al cuerpo brevemente para restablecer la respiración. Estos pueden ser microdespertares que no se notan, pero fragmenta el sueño o sólo lo mantiene superficial sin lograr un descanso efectivo. Así, aunque haya dormido ocho horas, se despierta agotado, con dolor de cabeza o sensación de no haber dormido en absoluto. Además la oxigenación de la sangre disminuye, llegando menos oxígeno a todos los órganos, incluido el corazón aumentando riesgos de infarto cardíaco y al cerebro, alterando el descanso, la memoria, despertando irritable.
¿Por qué se produce?
Existen diferentes mecanismos para producir la apnea del sueño, el más frecuente es la apnea obstructiva, causada por el colapso de los músculos y tejidos de la garganta que bloquean el paso del aire. Es más común en personas con sobrepeso, cuello ancho o en quienes roncan fuerte. También influyen la edad, el consumo de alcohol, relajantes musculares o ansiolíticos y ciertas variaciones anatómicas (mandíbula pequeña o amígdalas grandes). Existe también la apnea central del sueño, menos común, en estas el encéfalo (específicamente los centros respiratorios ubicados en el tronco cerebral) no envía las señales a los músculos respiratorios, entonces no se contraen. En muchos casos ambos mecanismos coexisten.
¿Cómo se manifiesta?
Quien la padece suele no ser consciente de ello. Son los familiares o la pareja quienes pesquisan los síntomas: ronquidos intensos, pausas respiratorias y son quienes los obligan a consultar. Otros signos que afectan al paciente son somnolencia excesiva durante el día, dificultad para concentrarse, irritabilidad, baja libido o tendencia a quedarse dormido frente al televisor o incluso conduciendo. Algunos pacientes describen cefaleas matinales (muy características por la falta de oxigenación del cerebro), sequedad de boca y sensación de ahogo al despertar. Más allá de dormir mal, las consecuencias pueden ser graves.
¿Qué puede provocar tener apneas del sueño?
Diversos estudios científicos han demostrado que la apnea del sueño aumenta el riesgo de hipertensión arterial, arritmias, infarto del miocardio, accidente cerebrovascular y diabetes tipo 2. Durante las pausas respiratorias, los niveles de oxígeno en la sangre disminuyen y el corazón debe trabajar con mayor esfuerzo. Este estrés repetido genera inflamación y daño vascular a largo plazo. Además, la fragmentación del sueño altera el equilibrio hormonal, favoreciendo el aumento de peso y la resistencia a la insulina. En otras palabras, la apnea del sueño no solo altera el descanso, sino que es un importante factor de riesgo para la salud cardiovascular y metabólica.
¿Cómo se diagnostica?
Primero debemos sospecharlo y estar atentos a consultar si están los síntomas que relatamos o si yo los observo en mi pareja. Un médico puede sospechar apnea al conocer los síntomas, observar la somnolencia diurna y revisar factores de riesgo. Luego se realiza un estudio llamado polisomnografía, que registra durante la noche la respiración, los niveles de oxígeno, los movimientos, el ritmo cardíaco y las fases del sueño o una poligrafía (una versión simplificada, domiciliaria) que detecta las apneas, los niveles de oxígeno y la respiración. Ambos exámenes permiten clasificar la gravedad de la apneas según el número de pausas respiratorias por hora, la desaturación de oxígeno.
¿Qqé hacer una vez diagnosticado?
El diagnóstico suele ser un alivio: por fin se entiende el motivo de años de cansancio y mal dormir. Y lo más importante, la apnea del sueño tiene tratamiento. En los casos leves, perder peso, evitar el alcohol y dormir de lado pueden mejorar notablemente los síntomas. Pero en los casos moderados o severos, el tratamiento más eficaz es el CPAP (presión positiva continua en la vía aérea). Este dispositivo mantiene las vías respiratorias abiertas mediante un flujo constante de aire que se administra a través de una mascarilla nasal o nasobucal durante el sueño. Aunque al principio puede parecer incómodo, la mayoría de los pacientes que perseveran notan una mejoría drástica: duermen mejor, se sienten más despiertos y recuperan energía, concentración y ánimo.
Existen otras opciones, como los dispositivos orales de avance mandibular, útiles en algunos casos leves, que adelantan ligeramente la mandíbula y facilitan el paso del aire. En situaciones específicas (los menos frecuentes), puede considerarse una cirugía para corregir obstrucciones anatómicas.
¿Por qué debemos tratarlas?
Tratar la apnea del sueño no solo mejora la calidad de vida: salva vidas. Un paciente tratado reduce su riesgo cardiovascular, mejora su rendimiento laboral y disminuye la probabilidad de accidentes por somnolencia. Además, muchas personas experimentan una mejoría significativa del ánimo y la memoria. Mejora claramente la calidad de vida, disminuye los factores de riesgo cardiovascular, prolonga la vida.
En resumen, a pesar de su frecuencia el trastorno continúa subdiagnosticado. El ronquido, considerado a menudo una simple molestia, puede ser el signo de una enfermedad seria. Reconocerlo a tiempo y consultar al médico es el primer paso para recuperar el verdadero descanso. Dormir bien no es un lujo: es una necesidad vital. La apnea del sueño nos recuerda que lo importante que es respirar y dormir bien. Buscar ayuda profesional puede marcar la diferencia en calidad y cantidad de vida.

Por Dr. Ramiro Fernández C.
Neurólogo – Jefe Neurología del Hospital Clínico Magallanes y docente de la carrera Medicina de la UMAG




